O raku anusa in analnega kanala
Rak analnega kanala je redka bolezen. Pojavnost je nizka, narašča predvsem v skupini mlajših istospolno usmerjenih moških.
Se pa pojavnost v zadnjih 25 letih povečuje. Na svetu je bilo leta 2022 diagnosticiranih približno 54.000 primerov, kar predstavlja manj kot 5 % malignomov prebavnega trakta (Young et al., 2020).
V Sloveniji je bilo glede na Register raka Republike Slovenije v letu 2021 odkritih 35 primerov raka anusa in analnega kanala, več pri ženskah kot pri moških.
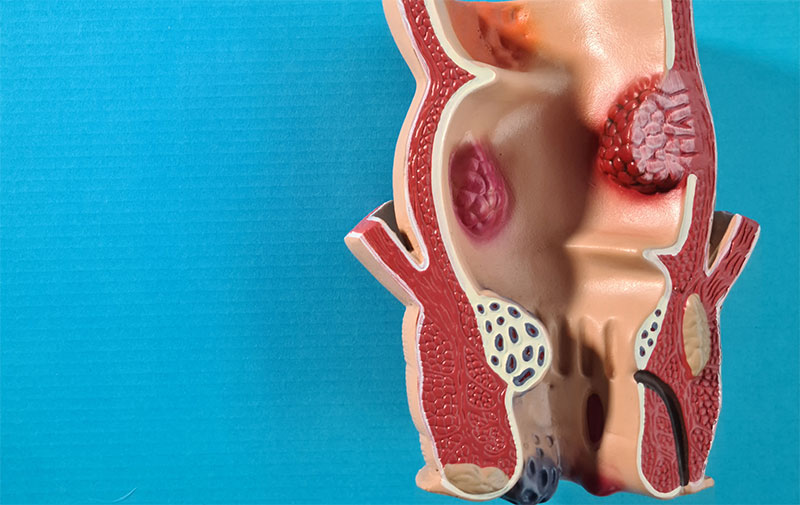
Foto: Dreamstime
| Anatomija anusa oz. danke
Analni kanal ali zadnjikov kanal je končni
del debelega črevesa. Sega od rektuma do zadnjika. Leži v analnem
trikotniku presredka med desno in levo ishioanalno kotanjo in pod
ravnijo medenične diafragme.
|
Pri
človeku je analni kanal dolg od 2,5 do 3 cm in sega od anorektalnega
prehoda do zadnjika. Usmerjen je navzdol in navzad. Obdajata ga notranji
nehotni in zunanji hotni sfinkter (zapiralka), ki ohranjata svetlino
zaprto v obliki anteroposteriorne špranje. Med odvajanjem (defekacijo)
se oba sfinktra sprostita in feces skozi zadnjik zapusti telo. Analni
kanal od rektuma lahko ločimo po postopnem prehodu notranje površine iz
endodermalnega v koži podobno ektodermalno tkivo.
Dejavniki tveganja
Rak analnega kanala in analnega roba povezujejo s spolno prenosljivimi okužbami s HPV, ki povzročajo tudi ano-genitalne bradavice ali kondilome. Na to lahko vpliva pogosto menjavanje spolnih partnerjev, pogosti analni spolni odnosi in sočasna prisotnost spolno prenosljivih bolezni.
Karcinom se pogosteje pojavlja tudi pri bolnicah, ki so že zbolele zaradi raka materničnega vratu, nožnice ali zunanjega spolovila, pri bolnikih z oslabljenim imunskim sistemom (po transplantaciji organov, okužbi s HIV), različnimi avtoimunskimi boleznimi in kadilci.
Dejavniki tveganja, ki lahko povečajo tveganje za nastanek bolezni, vključno z:
- Uporabo imunosupresivnih zdravil: Ta zdravila zavirajo imunski sistem in mu preprečujejo, da bi napadal zdrave celice.
- Virus HIV (virus človeške imunske pomanjkljivosti): Okužba s človeškim papiloma virusom (HPV) je najpomembnejši dejavnik tveganja za raka anusa, saj je večina ploščatoceličnih rakov anusa povezana z okužbo s HPV.
- Starost 55 let ali več: Pri ljudeh v tem starostnem obdobju pogosteje odkrijemo raka zadnjika.
- Kajenje: Tobak povečuje verjetnost za nastanek različnih vrst raka, vključno z rakom zadnjika.
- Stanja ali zdravila, ki ogrožajo imunski sistem: Posamezniki po presaditvi organov na primer pogosto potrebujejo zdravila za preprečevanje zavrnitve organa, kar lahko oslabi imunsko obrambo.
- Spolni odnosi: Pri osebah, ki imajo analne spolne odnose, se lahko poveča tveganje za nastanek analnega raka. To je lahko posledica povečanega tveganja za okužbo s HPV.
- Prisotnost analne fistule: Ta nenormalni prehod povezuje anus z okoliško kožo in lahko poveča tveganje za nastanek raka.
- Zgodovina drugih vrst raka: Prejšnja diagnoza nekaterih vrst raka lahko poveča dovzetnost za raka anusa (Tseng et al., 2003.).
Preventiva
Preprečevanje raka zadnjične odprtine lahko razdelimo na vedenjske in nevedenjske ukrepe ter presejanje.
Vedenjski ukrepi:
Varnejše spolne prakse
Dosledna uporaba kondomov zmanjšuje prenos HPV in zmanjšuje tveganje za raka zadnjika, zlasti pri osebah z visokim tveganjem.
Opustitev kajenja
Opustitev kajenja zmanjša izpostavljenost rakotvornim snovem, izboljša imunsko zdravje in zmanjša tveganje za nastanek raka.
Sprememba prehrane
Prehrana, bogata s sadjem, zelenjavo in vlakninami, zmanjšuje tveganje za nastanek raka, saj krepi imunsko zdravje in zmanjšuje vnetja.
| 
Foto: Dreamstime |
Nevedenjski ukrepi
Obrezovanje moških
Obrezovanje zmanjšuje tveganje okužbe s HPV in posledično raka, povezanega s HPV, kot je analni rak.
Cepljenje proti HPV
HPV (npr. HPV-16 in HPV-18) kar znatno zmanjša tveganje za raka anusa (Medford, R. J. in Salit, I. E. (2015).
Presejanje za raka zadnjika v Evropi ni splošno dostopno ali standardizirano. Za razliko od drugih vrst raka, kot sta rak materničnega vratu ali debelega črevesa in danke, v EU ni programa za presejanje raka zadnjika. Presejanje je običajno in priporočljivo le za skupine z visokim tveganjem, razlikuje pa se glede na državo in izvajalca zdravstvenih storitev (Cohen & Clarke, 2023.).
Znaki in simptomi
Klinična slika je neznačilna, simptomi so lahko podobni običajnim težavam, kot je vztrajno srbenje v anusu.
Vendar pa lahko drugi simptomi vključujejo:
- rektalne krvavitve, zlasti med iztrebljanjem,
- občutek polnosti,
- bolečina,
- zaprtje,
- občutek, da morate nenehno odvajati blato,
- opazovanje sprememb v gibanju črevesja, na primer pogostost ali konsistenca blata (Sauter et al., 2016.).
Ob napredovali bolezni pride do inkontinence (uhajanja blata), težav pri iztrebljanju ali rektovaginalnih fistul.
POMEMBNO: Popolnoma normalno je, da se počutite nesamozavestno ali neprijetno, če s svojim zdravnikom razpravljate o nekaterih simptomih raka analnega kanala, kot je srbenje okoli anusa. Ne pozabite, da lahko k tem simptomom prispevajo številni dejavniki, zato ni nobenega razloga, da bi se sramovali. Vaš osebni zdravnik je tu, da vam pomaga pri vseh vidikih vašega zdravja.
Diagnoza
Foto: Dreamstime
| Diagnosticiranje raka analnega kanala je lahko zahtevno, saj so njegovi simptomi pogosto podobni simptomom benignih anorektalnih bolezni. Gre za redko, vendar zelo stigmatizirano bolezen, ki je pogosto povezana s pozno prezentacijo, prehodom stadija in stopnjevanjem zdravljenja.
Med osnovno diagnostiko spadajo digitorektalni pregled (pregled danke s prstom), rektoskopija (pregled danke s rektoskopom) z odvzemom vzorcev tkiva, endoluminalni UZ ali MRI medenice za opredelitev lokalne rasti in UZ ali CT trebuha ter RTG pljuč za določitev stadija bolezni.
|
- Digitorektalni pregled - S tem pregledom lahko izvajalec preveri, ali obstajajo nepravilnosti, kot so bulice, izrastki ali občutljivost, ki lahko kažejo na stanja, kot je analni ali rektalni rak. Opravil bo tudi analni test Pap ali biopsijo, s katero pridobi celice, ki jih zdravnik patolog pregleda pod mikroskopom.
- Endoskopski testi - Ti testi z uporabo posebnih instrumentov, ki so tanke, upogljive cevi, ki imajo svetlobo, lečo in videokamero. Uporabljajo se za ogled notranjih struktur anusa ali za odvzem vzorcev tkiva za biopsijsko analizo. Lahko vključujejo: Anoskopijo, pri kateri izvajalci z anoskopom pregledajo anus in spodnji del danke; Fleksibilno sigmoidoskopijo za preverjanje tumorjev in polipov v danki in anusu; Kolonoskopijo, s katero pregledamo celotno debelo črevo in iščemo znake tumorjev in polipov.
- Slikovni testi - S slikovnimi preiskavami lahko ponudniki storitev izvedo več o tumorjih, vključno z njihovo velikostjo in specifično lokacijo (slikanje z magnetno resonanco (MRI), transrektalni ultrazvok, računalniška tomografija (CT), pregled s pozitronsko emisijo (PET)).
- Krvni testi - Tumorski označevalci so snovi v krvi ali serumu, s katerimi lahko zdravniki določijo velikost tumorja ali količino raka v telesu.
- Biopsija - Zdravnik lahko na sluznico anusa nanese tekočino, da se bodo nenormalna območja bolje pokazala. Z morebitnih nenormalnih področij odvzame vzorce tkiva (biopsija). Nato vzorce pošljejo v laboratorij, da ugotovijo, ali so v njih rakave celice. Takoj po končanem testiranju boste lahko odšli domov.
Glede na to, da gre za razmeroma redko bolezen, ki zahteva multidisciplinarno obravnavo, mora biti dokumentacija vseh bolnikov pred pričetkom zdravljenja obravnavana na
multidisciplinarnem konziliju, ki ga sestavljajo specialisti onkološke kirurgije, specialisti radioterapije in onkologije ter specialisti internistične onkologije.
Ne pozabite, da vam ni treba biti v zadregi. Zdravniki so zelo izkušeni pri pogovorih o intimnih zdravstvenih težavah in vse, kar z njimi delite, je popolnoma zaupno (Rao et al., 2021, str. 1087).